夫が、痛風になってしまい、歩けないほど「痛い痛い」といっているので心配。痛風の合併症とかもあるようなので、不安です。
と、いう方へ。

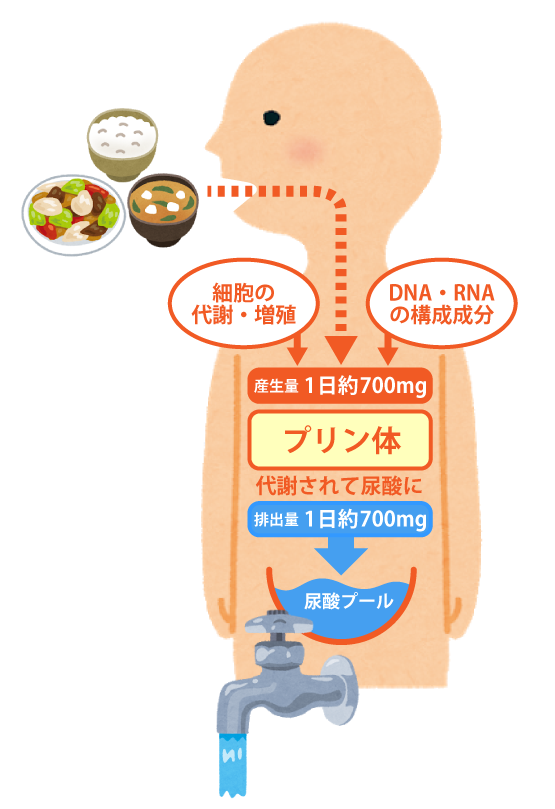
血液中の尿酸値が高くなると、
高尿酸血症になります。
これが、引き金になり
痛風を始めいろいろな病気に悩まされます。
注意が必要です。
今回は、「痛風の合併症」と「痛風に似た病気」の話です。
■もくじ
- 高尿酸血症から痛風。そして合併症
- 痛風が原因ともされる他の病気とは
- 激烈な痛みを伴う「痛風」にならないためには
この記事を書いている僕(コータロー)は、健康食品を販売して15年ほど。
高尿酸血症から痛風。そして合併症

痛風を引き起こす『高尿酸血症』とは
痛風は、むかしは「帝王病」「贅沢病」などと呼ばれてきましたが、現在では全国に痛風の予備軍が1000万人以上もいる状態になりましたので、決して贅沢とか特別な話ではなくなりました。
この、、、
痛風は、血液中の尿酸値が異常に高い状態が続くと尿酸が血液中に溶けきれなくなり、とくに足の関節などに尿酸塩結晶となって沈着します。ハードな運動や何かの拍子にこの尿酸塩結晶が剥がれてしまい、白血球の好中球がこれを「敵=異物」と認識して排除するために起こる発作です。
この痛風発作が起きると、激烈な痛みが走り、関節の部分は大きく腫れ上がります。その「激痛」は、風が吹いただけでも痛いので『痛風』と名付けられたほど。痛みのピークは、痛風発作の24時間後といわれています。

高尿酸血症の発生は、3パターン
高尿酸血症になってしまうのは、以下の3つのパターンが考えられます。
- 尿酸が、作られる量が多すぎる
- 尿酸が、上手に排泄されない
- ①、②の両方が重なっている
尿酸が7.0mg/dlを超えると、高尿酸血症と診断される
尿酸値が高いだけでは、自覚症状はないといいますが、「尿酸が7.0mg/dl」を超えると、高尿酸血症と診断されます。
それは、、、
人の血清中では、尿酸は「通常7.0mg/dlが溶ける限界値」とされているかです。
この、、、
体内の尿酸が、「通常7.0mg/dlが溶ける限界値」を越えると、軟骨や骨、腎臓などで血症となる危険性があります。
成人男性では、血清尿酸値の平均は5.1mg/dl。女性では、4.0mg/dl。この数値をみても男性の方が、尿酸の結晶となる密度との差が小さいので「高尿酸血症」になりやすいのです。
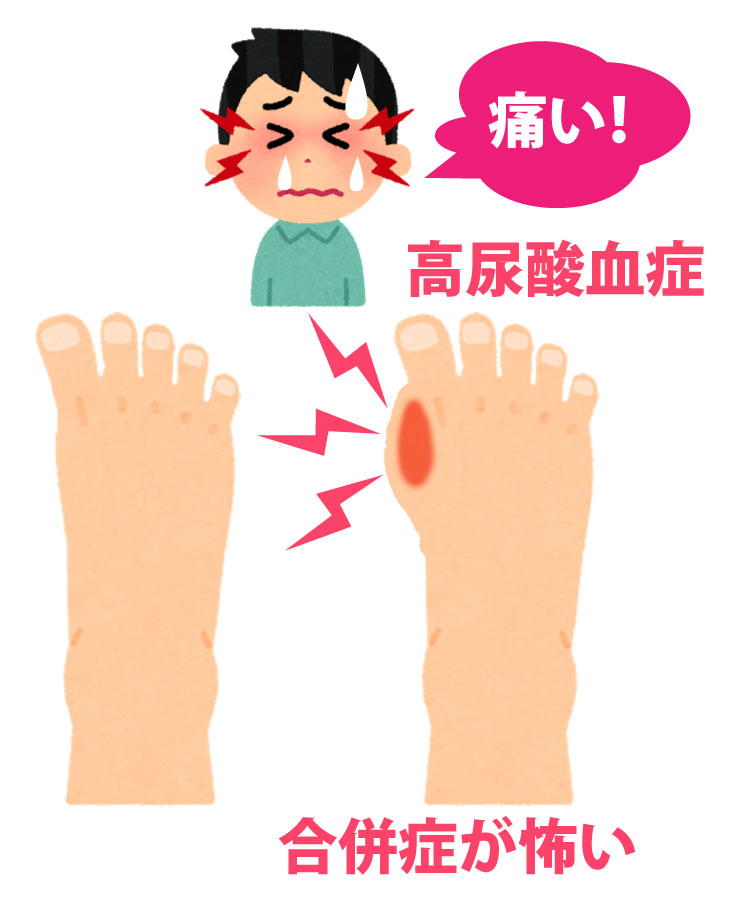
高尿酸血症が、引き起こすあらゆる病気
高尿酸血症が、トリガーとなって激烈な痛みを伴う疾病を起こします
たとえば、、、
尿酸値が、高い状態が続くと、尿酸塩結晶が足の親指の付け根の関節や足先、耳たぶなどに溜まります。これが、『痛風結節』といわれるもの。
また、、、
腎臓に溜まって結石ができると背中に痛みが発生し、『尿管』や『膀胱』に結晶が移動すると、その場所で炎症を起こします。耐えきれないほどの激痛がおこします。

これは、、、
- 尿管で炎症が起こった場合は『尿管結石』
- 膀胱で起こった場合は『膀胱結石』
- 『尿管結石』と『膀胱結石』は、合わせて【尿路結石】とよびます。
さらに、、、
腎臓の機能が血症によって悪くなる病気を【慢性腎臓病】といいます。
これらの病気は、『痛風の合併症』といえます。
痛風が原因ともされる他の病気とは

高い尿酸値が引き起こすさまざまな病気
痛風は、かつてはお金持ちの病気と考えられ「帝王病」「贅沢病」といわれてと書きましたが、その理由には、生活習慣が深く関わっているからです。
それは、、、
痛風になった人々の多くは、「肥満の人」「肉食が多い人」「大酒飲みの人」などと特徴的な人が多いのも確か。これは、【脂質異常症】や【糖代謝障害】を合併している人と重なります。
【脂質異常症】とは
脂質異常症は、血液中の中性脂肪(トリグリセライド)や、LDLコレステロール(いわゆる悪玉コレステロール)が基準値より高い人。
または、HDLコレステロール(いわゆる善玉コレステロール)が基準より低い状態のこと。
かつては高脂血症と呼ばれていました。
【糖代謝障害】とは
糖代謝異常とは、空腹時または食後の血糖値が異常に高くなった状態。
これは、血糖値を正常範囲に下げるホルモン(インスリン)の働きが、肥満やインスリン抵抗性、インスリン分泌能低下などによって弱まることにより起こります。
糖代謝異常は、空腹時または食後の血糖値で、[糖尿病]と[糖尿病予備群]があります。
心血管障害や脳血管障害も痛風の合併症に
心血管障害は、「狭心症」や「心筋梗塞」で脳血管障害は、「脳出血」や「脳梗塞」などの病気をいいますが、これらの病気も痛風を起こした人がなりやすい病気だといわれます。
痛風ではない人でもこれらの病気の心血管障害や脳血管障害はおきますが、高尿酸血症や痛風の人ほど起きやすいといわれています。

激烈な痛みを伴う「痛風」にならないためには

痛風のトリガー高尿酸血症の食事療法
誰しも、悲鳴を上げるほど痛い「痛風」などにはなりたくないものです。そこで、以下の4つの食事療法が痛風にならないためのものになります。
- 肥満の解消と痛風の予防を目的とした食事
- 尿酸の原料となるプリン体の食事制限
- アルコールが引き金になるのでアルコール摂取量を減らす
- 尿酸の排泄を助け、促す十分な量の水を飲むこと
痛風とアルコールに関しては、この記事でも詳しく解説しています。
プリン体のことに関しては、この記事でも詳細に説明しました。
高尿酸血症を改善するセルフケア
高尿酸血症を改善させる「基本」は、なんといっても生活習慣の改善です。
肥満の人へ
肥満の人は、痛風のリスクが高いので上手に痩せる工夫をしましょう。
決して極端な食事制限をしたり、過度な糖質制限(炭水化物ダイエット)などをやってはいけません。できれば、糖尿病の人々が行うような食事療法を取り入れることをおすすめします。
肥満の人は、体内でプリン体の合成を促進しますし、また、食べすぎることでプリン体の摂取量が増加します。これは、尿酸の排泄を低下させることに繋がります。

プリン体の摂取制限
尿酸は、プリン体が代謝することで産生されるので、まずは、プリン体が多く含まれている食物を摂らないようにすることが肝心です。
そのためには、、、
肉食を多く摂らないこと、とくに動物のホルモンや肉汁にはプリン体が多く含まれていますので、食べないようにしましょう。

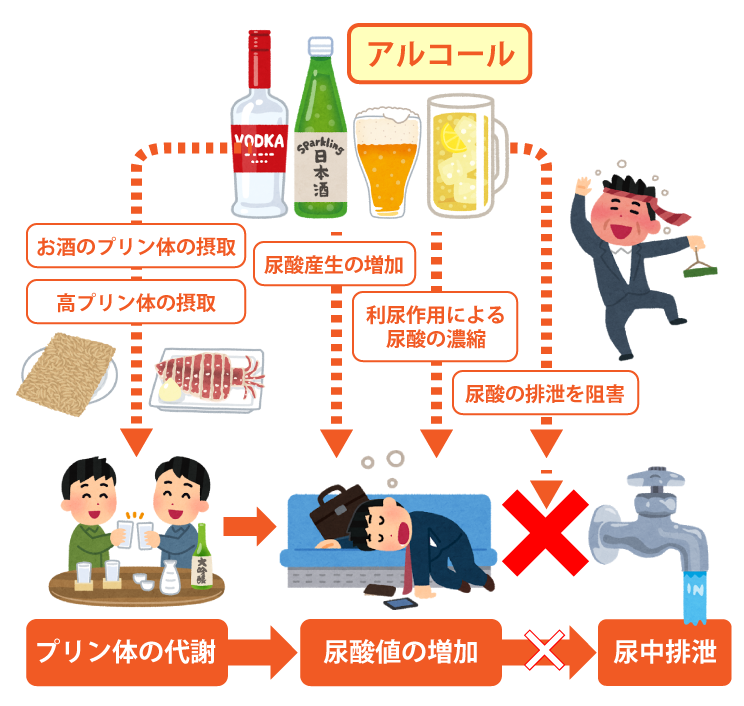
アルコール摂取量
ビールには、プリン体が多く含まれていますが、プリン体ゼロでもそもそもアルコールの摂取が、尿酸値を上げる作用があります。また、お酒を飲むと、プリン体が多い酒の魚を捕りやすくなり、何のためのプリン体摂取制限なのか分からなくなります。
ですから、、、
アルコールは、一切摂らないようにするか、適正な量にとどめることが大切です。
1日の目安量としては、日本酒1合、ビール500mL、ウイスキーダブル1杯(60ml)までとして、週に2日以上を禁酒日しましょう。
たくさんの水を飲む
たくさんの水を飲む習慣をつけることは、尿の量を増やすことになります。
これは、、、
尿の量を増やすことで、尿酸の排泄を助けることができます。できれば、1日に2リットル以上の水を飲むようにしましょう。ルールとしては、1度にたくさんの量を飲むのではなく、こまめに回数を分けて飲むようにしましょう。

注意点としては、ジュースは糖分が多いので肥満になりますから、飲まないようにすること。
これらのことを生活の中に取り込んで習慣化させることが大切です。
以上。
- 参考文献
- 厚生労働省:e-ヘルスネット > アルコールと痛風
- 厚生労働省:e-ヘルスネット > 高尿酸血症の食事
- 三和化学研究所:激痛!痛風を予防する
- オムロン:痛風の原因とその予防法
- 公益財団法人 痛風・尿酸財団:痛風ってどんな病気
- 全国健康保険協会:痛風】 ある日突然、激痛におそわれます
- 明治:プリン体ってなに?
- 全日本民医連:痛風(高尿酸血症) 患者の98%が男性、30歳代で増加 肥満や飲酒、ストレスが発症の誘因 痛みがなくても尿酸値に注意して
- カラーダ:知らないうちに食べている!? プリン体の多い食品16選
- 日経電子版:痛風予備群1000万人以上!? ビールより酒量に注意
- やっぱりアルコールは尿酸値に悪い
- 高尿酸血症・痛風の治療ガイドライン 第2版
また、次回。
- Thank you very much for providing photos and illustrations.
- pakutaso
- irasutoya
- Photo by monica di loxley on Unsplash


























